Cet article a pour but d’expliquer ce qu’est le syndrome de l’essuie-glace et de montrer comment l’ostéopathie permet sa prise en charge pour le traiter.

Préambule sur la bandelette ilio-tibiale, structure anatomique impliquée dans le syndrome de l’essuie glace
D’un point de vue anatomique (cf schémas ci-dessous), il existe une structure fibreuse, appelée « bandelette ilio-tibiale » ou « tractus ilio-tibial » ou bien encore « bandelette de Maissiat », qui parcourt la face externe de la cuisse, du bassin au genou. Ce tissu fibreux s’insère :
- sur le bassin via le tenseur du fascia lata (TFL) : au niveau de la partie antérieure de la crête iliaque et sur la partie externe de l’épine iliaque antéro-supérieure (EIAS)
- sur le tibia où elle se termine, au niveau du condyle latéral et sur un tubercule osseux appelé tubercule de Gerdy, ainsi que sur le bord latéral de la tubérosité tibiale (TTA)
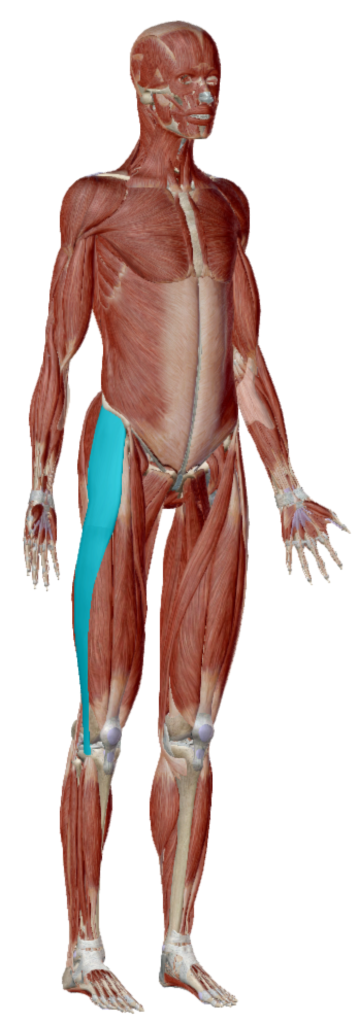
La bandelette ilio-tibiale possède plusieurs rôles majeurs dans la biomécanique du membre inférieur :
- elle joue le rôle de stabilisateur latéral de la hanche
- elle aide le muscle moyen fessier à maintenir l’équilibre du bassin en appui unipodal
- elle stabilise le complexe articulaire du genou en jouant le rôle de contre-fort latéral
- elle participe au mouvement de flexion-extension du genou
- elle contre la rotation interne du tibia sous le fémur systématiquement associée au mouvement de flexion de la jambe
Lors du mouvement de flexion / extension du genou, la bandelette ilio-tibiale coulisse à la manière d’un essuie-glace contre le tibia. Il existe une bourse séreuse sur le tibia située à proximité de l’insertion de la bandelette ilio-tibiale, permettant de lubrifier la partie osseuse sur laquelle elle coulisse afin d’en diminuer les frottements.
Le syndrome de l’essuie-glace
Lorsque les frottements sont trop importants entre la bandelette ilio-tibiale et le condyle externe du tibia, cette zone peut devenir inflammatoire et peut présenter les signes d’une bursite aiguë (inflammation de la bourse séreuse concernée).
Le syndrome de l’essuie-glace regroupe donc les symptômes associés à l’inflammation de la région d’insertion terminale de la bandelette ilio-tibiale sur le tibia.
Il s’agit d’une pathologie très fréquente chez le coureur de fond, parfois et dans de plus rares cas, lors de la pratique du vélo ou lors de marches prolongées, souvent avec dénivelé. Elle toucherait jusqu’à 12 % des sportifs pratiquant régulièrement la course à pied et concerne environ 20 % des atteintes des genoux.
Ses signes cliniques
Dans le syndrome de l’essuie-glace, nous retrouvons :
- une douleur souvent invalidante sans notion de traumatisme au préalable, allant de la simple gêne à la douleur intolérable, toujours située sur la face externe du genou
- une douleur apparaissant systématiquement lors de l’effort sportif, avec une régularité très précise, toujours après une même distance parcourue, après une même durée d’entraînement ou sur un lieu particulier lors de la pratique sportive
- une douleur pouvant nécessiter l’arrêt immédiat, ou presque, du sport pratiqué
Ses causes possibles
L’origine de cette pathologie est souvent multifactorielle. Nous pouvons évoquer différents facteurs de risque, tels que :
- une mauvaise gestion de l’entraînement sportif : séances trop fréquentes ou trop rapprochées ne laissant pas assez de place à la récupération, augmentation brusques du nombre d’entraînements quotidiens ou reprises d’activité sportive pas assez progressive, augmentation trop importante des charges d’entraînement, etc …
- un changement brutal des habitudes de surfaces sur lesquelles la course à pied est pratiquée
- une pratique sportive avec beaucoup de dénivelé, notamment avec beaucoup de descentes
- une usure importante des chaussures de sport
- le port de semelles podologiques inadaptées ou trop usées
- des troubles podologiques uni ou bilatéraux
- des troubles posturaux divers
L’ostéopathie et le syndrome de l’essuie-glace
D’abord, le travail de l’ostéopathe consiste à analyser le mode d’apparition des symptômes et leurs caractéristiques pour comprendre leur origine. Le contexte dans lequel la douleur du syndrome de l’essuie-glace est apparue déterminera bien souvent la meilleure prise en charge à réaliser.
Pour cela, l’ostéopathe réalise un interrogatoire détaillé ainsi qu’un examen clinique précis puis il effectue un bilan global du corps afin d’établir son plan de traitement : il recherche les zones du corps ayant réagi en s’adaptant à différentes contraintes sous l’impulsion d’un réflexe neuro-musculaire de protection.
Son but est alors de lever ces réactions de défense en mettant en place les techniques les plus adaptées, les plus confortables et surtout les plus efficaces pour soigner le patient et soulager ainsi les structures anatomiques impliquées dans l’apparition du syndrome de l’essuie-glace.
La durée de la récupération sera plus ou moins longue en fonction de la chronicité de la douleur et des facteurs de risque favorisants le phénomène inflammatoire. L’ostéopathe, s’il détecte des troubles posturaux, pourra aussi vous orienter vers une prise en charge complémentaire chez le podologue.
D’autre part, des conseils pourront être apportés afin d’éviter la rechute et garantir la pérennité des résultats de la prise en charge ostéopathique. Ils concernent notamment les caractéristiques de l’activité physique pratiquée, l’alimentation, l’hygiène de vie, etc, et s’avèrent extrêmement important dans la prise en charge de ce motif de consultation.
Quelques conseils en cas de syndrome de l’essuie-glace
- avoir des chaussures adaptées à la pratique sportive en cours
- vérifier régulièrement leur état, leur usure et les changer si besoin
- bien s’hydrater pour drainer les tissus musculaires après un effort physique
- toute reprise d’activité doit être mesurée et progressive
- éliminer les facteurs de risque liés à l’entraînement, voire au sur-entraînement (favoriser la récupération entre deux séances, changer de surfaces de sol, ajuster le dénivelé, etc …)
- la poursuite de l’activité reste possible, mais elle doit être néanmoins freinée et ré-adaptée. Lors de la séance sportive, il est absolument nécessaire de rester en dessous du seuil de douleur, sinon, c’est que l’effort est encore trop important !
- pratiquer des assouplissements, du renforcement musculaire spécifique (muscles fessiers) et des exercices fonctionnels
- assouplir la bandelette (si détection de raideur) avant de se coucher
- consulter en ostéopathie pour travailler les dysfonctions en lien avec l’apparition d’un syndrome de l’essuie-glace
Si vous avez une question sur cet article « La prise en charge du syndrome de l’essuie-glace en ostéopathie », n’hésitez pas à me contacter !



