
Préambule anatomique
Au niveau du genou, le nerf sciatique se divise en deux branches terminales : le nerf fibulaire commun (ou nerf sciatique poplité externe) qui innerve les muscles et les téguments de la région antéro-externe de la jambe et de la région dorsale du pied, et le nerf tibial (ou nerf sciatique poplité interne) qui innerve tous les autres muscles de la jambe, les muscles de la plante du pied et les téguments de la région plantaire du pied. C’est cette deuxième branche terminale du nerf sciatique qui est concernée dans le syndrome du canal tarsien.
Le nerf tibial a un trajet vertical et médian au niveau de la jambe, puis a un trajet rétro-malléolaire interne, pour donner à son tour deux branches terminales :
- le nerf plantaire médial : il permet l’innervation sensitive des 1er, 2 ème et 3 ème espaces interosseux à la région plantaire du pied, du talon et de la partie interne du pied. Il assure également l’innervation motrice de certains muscles (abducteur du I, court fléchisseur du I, chair carrée de Sylvius, court fléchisseur des orteils, certains muscles lombricaux du pied) et donne des collatérales articulaires pour les articulations du tarse
- le nerf plantaire latéral : il permet l’innervation sensitive du 4 ème espace interosseux à la région plantaire du pied, de la plante du pied et des téguments du talon via le nerf calcanéen médial. Il assure également l’innervation motrice de certains muscles (chair carrée de Sylvius, abducteur du petit orteil, court fléchisseur du petit orteil, muscle opposant du petit orteil, les muscles interosseux plantaires et dorsaux du pied, le muscle adducteur de l’hallux et certains muscles lombricaux)
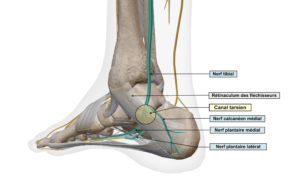
D’autre part, le nerf tibial donne ses deux branches terminales au sein d’un canal ostéo-fibreux, appelé canal tarsien qui est délimité en avant par les tendons des muscles tibial postérieur et long fléchisseur des orteils, en arrière par le tendon du long fléchisseur de l’hallux, en dedans par le ligament annulaire interne (ou rétinaculum des fléchisseurs) et en dehors par la partie inféro-postérieure de la malléole interne et par la gouttière calcanéenne de la face médiale du calcanéum. En plus du nerf tibial et de ses branches terminales, le canal tarsien contient également le paquet vasculaire tibial postérieur (artère et veine).

Qu’est ce que le syndrome du canal tarsien ?
Le syndrome du canal tarsien (ou « syndrome du tunnel tarsien ») est un syndrome canalaire résultant d’une atteinte du nerf tibial et / ou de l’une ou de ses deux branches terminales, le nerf plantaire médial et le nerf plantaire latéral, au sein du canal tarsien.
Le syndrome du canal tarsien est une pathologie rare qui touche majoritairement plus les femmes adultes. Toutefois, son incidence et sa prévalence ne sont pas encore bien connues.
Étiologies
Dans environ 25 % des cas, le syndrome du canal tarsien ne retrouve aucune cause identifiable. On dit alors que la pathologie est idiopathique. Dans les autres cas, nous pouvons retrouver :
- une tumeur bénigne compressive : lipomes ou neurinomes
- la présence d’un kyste au sein du canal tarsien
- les séquelles de traumatisme(s) : fracture, épaississement d’un tissu au sein du canal tarsien (ligament annulaire interne, tendons des muscles tibial postérieur, long fléchisseur des orteils ou long fléchisseur de l’hallux)
- une tendinopathie des tendons au sein du canal tarsien : ténosynovite notamment
- un diabète
- un gonflement de la cheville en raison d’une pathologie systémique : rhumatisme (arthrose, polyarthrite rhumatoïde, crise de goutte, etc …), insuffisance veineuse, insuffisance rénale, trouble thyroïdien
- un trouble architectural du pied : pied plat, anomalie statique de l’arrière pied, etc …
- un trouble postural du pied : hyperpronation du pied notamment
- le port de chaussures mal adaptées
Les signes cliniques du syndrome du canal tarsien
Nous retrouvons :
- une douleur plus ou moins intense, parfois insupportable, de localisation postéro-inférieure à la malléole interne, augmentée à l’effort (marche, montée et descente des escaliers, appui sur une pédale lors de la conduite, etc …) mais pouvant être présente également au repos et la nuit à un stade plus sévère de la pathologie. La douleur peut volontiers irradier vers le talon et / ou la face plantaire du pied en direction des orteils, selon une topographie dépendant de la branche nerveuse atteinte au sein du canal tarsien : talalgie si le rameau calcanéen est atteint, douleur plantaire médiale si le nerf plantaire médial est atteint et douleur plantaire latérale si le nerf plantaire latérale est atteint. Enfin, la douleur peut parfois irradier dans le mollet vers le genou mais sans jamais le dépasser
- des symptomes névralgiques selon le trajet nerveux correspondant, à savoir : des paresthésies (fourmillements, picotements, engourdissements), une dysesthésie (sensation anormale désagréable, qui peut être spontanée ou provoquée), une allodynie (douleur causée par un stimulus qui, normalement, n’est pas douloureux), une hypoesthésie (diminution de la sensibilité à une stimulation non douloureuse) et plus rarement une parésie (troubles moteurs des muscles innervés par le nerf atteint)
- des crampes nocturnes localisées au mollet et / ou au niveau de l’aponévrose plantaire
Traitements
La prise en charge du syndrome du canal tarsien varie selon son étiologie, sa sévérité et l’impact des symptômes dans la vie quotidienne de la personne qui en souffre. Idéalement, elle doit être la plus précoce possible :
- le traitement est d’abord dit « conservateur » dans les formes précoces et / ou bien supportées de cette atteinte. Le but d’un tel traitement est avant tout d’agir sur la fonction biomécanique du pied et de la cheville afin de moduler la symptomatologie décrite :
-
- prévention : repos, modification de certaines activités, perte de poids, modification du chaussage, etc …
- mesures non pharmacologiques : bilan postural, port de semelles podologiques, rééducation en kinésithérapie (exercices de mobilisation, massage, étirements, K-tape, renforcement musculaire, etc …), ostéopathie, etc …
- le traitement médicamenteux : il repose avant tout sur la prise en charge d’une maladie systémique pouvant être à l’origine des symptômes du syndrome du canal tarsien : goutte, diabète, polyarthrite rhumatoïde, etc … Il consiste également en la prescription d’antalgiques et / ou d’anti-inflammatoires non stéroïdiens. Enfin, il peut aussi reposer sur l’infiltration de corticoïdes, pouvant être répétée
- l’intervention chirurgicale : elle est proposée dans les formes évoluées et lorsque la douleur est réfractaire aux traitements conservateur et médicamenteux. Elle consiste en une libération chirurgicale du nerf atteint et à la suppression de son éventuelle compression
La prise en charge du syndrome du canal tarsien en ostéopathie
L’ostéopathie peut accompagner un patient souffrant d’un syndrome du canal tarsien dans la réalisation de son traitement conservateur. La prise en charge ostéopathique s’inscrit dans un traitement pluri-disciplinaire nécessaire à la réalisation de la norme de soin de cette pathologie.
L’objectif d’une prise en charge en ostéopathie est de traiter les éventuelles dysfonctions somatiques diagnostiquées plus ou moins à distance des tissus atteints (altération de la mobilité, de la viscoélasticité ou de la texture des composantes du système somatique) et pouvant participer à l’entretien de la symptomatologie du patient, pour permettre ainsi de potentialiser les effets du traitement dit conservateur.
L’ostéopathe peut par exemple être amené à traiter une restriction de mobilité d’une articulation propre du pied (arrière-pied, médio-pied, avant-pied), un trouble de tonicité neuro-musculaire de la voûte plantaire ou plus à distance, du complexe articulaire du genou, etc …
L’ostéopathe mettra en place les techniques les plus adaptées, les plus confortables et surtout les plus efficaces pour prendre en charge au mieux son patient. Elles peuvent être de différents types selon l’objectif du praticien. Il peut choisir de concentrer son action sur la mobilité ostéo-articulaire grâce à des techniques manipulatives ou des techniques de mobilisation passive. Il peut aussi choisir de spécifier son action sur des troubles de tonicité musculaire grâce à des techniques de ponçage, myotensives ou bien encore d’étirements spécifiques. Il peut également choisir d’agir sur l’élasticité aponévrotique grâce à des techniques plus spécifiques à visée fascia, etc … En bref, l’ostéopathe dispose d’un panel de techniques qu’il inclus dans un traitement holistique afin de permettre la meilleure prise en charge possible pour son patient !
Si vous avez une question sur cet article « Le syndrome du canal tarsien », n’hésitez pas à me contacter !



