Préambule : le nerf pudendal
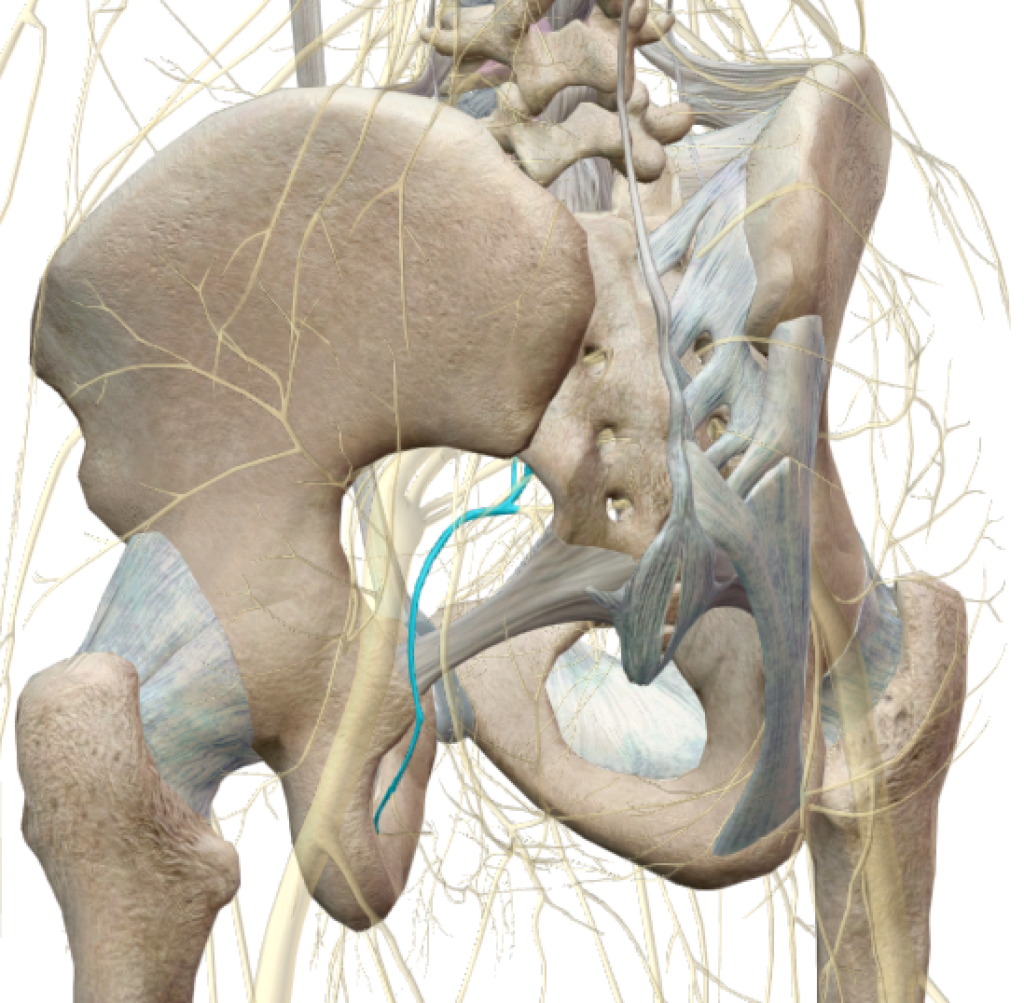
Le nerf pudendal prend naissance au niveau du plexus pudendal, issu de l’union des fibres nerveuses de la 2 ème, 3 ème et 4 ème racines sacrées du sacrum. Le nerf pudendal sort du bassin par la grande échancrure sciatique et donne naissance, sur son trajet, au nerf rectal qui innerve, entre autre, le sphincter externe de l’anus. Il se divise ensuite en deux branches terminales :
- une branche inférieure : le nerf périnéal, innervant le scrotum et des muscles de la verge chez l’homme, les grandes lèvres chez la femme et des muscles du périnée
- une branche supérieure : le nerf dorsal de la verge chez l’homme et le nerf dorsal du clitoris chez la femme
Le nerf pudendal est un nerf mixte qui a une action à la fois motrice, sensitive et végétative. Il a un rôle dans le mécanisme de l’érection et un rôle essentiel dans la continence urinaire et anale. Il transmet notamment la sensation du besoin d’uriner ou d’aller à la selle et gère les différents sphincters dont l’action est primordiale pour empêcher l’incontinence.
Qu’est ce que la névralgie pudendale ?
La névralgie pudendale, aussi appelée « syndrome d’Alcock », correspond à une douleur neuropathique d’intensité variable sur le territoire nerveux du nerf pudendal, entre les organes génitaux externes et l’anus. Elle est causée par la compression ou l’irritation de ce nerf pouvant résulter de causes externes ou internes. Souvent, la névralgie pudendale apparaît entre 50 et 70 ans et est plus fréquente chez les femmes.
Ses signes cliniques
L’intensité de la douleur est variable et dépend de l’atteinte du nerf pudendal. Les patients décrivent couramment :
- une sensation de brûlure, intense, ressentie parfois comme un engourdissement :
-> au niveau de l’anus
-> au niveau de l’urètre
-> au bout de la verge
-> dans le clitoris
-> à la sortie du canal vaginal
- une douleur à type d’irradiation fessière
- des sensations de corps étrangers au niveau rectal ou vaginal
- une hyper-sensibilisation pelvienne expliquant :
-> des troubles urinaires : pollakiurie, dysurie
-> des troubles ano-rectaux : dyschésie, douleurs après la défécation, fausses envies pressantes
-> des troubles sexuels : dyspareunie, intolérance au contact vulvaire, exacerbation de la douleur après les rapports, excitation génitale persitante, dysfonction érectile, douleur lors de l’éjaculation
- une possible aggravation des symptômes en position assise ou lors du port de vêtements serrés
- une névralgie sciatique associée, fréquemment décrite
Il existe plusieurs formes de névralgie pudendale : bénignes, évolutives avec des poussées, stables, mais aussi des formes d’aggravation progressive pouvant être très invalidantes.
Ses causes possibles
La compression voire l’enclavement du nerf pudendal peut être causée par une perte d’élasticité de ligaments postérieurs du bassin (ligaments sacro-tubéreux et sacro-épineux) ou directement au travers d’un canal aponévrotique dans lequel coulisse le nerf pudendal sur son trajet : le canal d’Alcock.
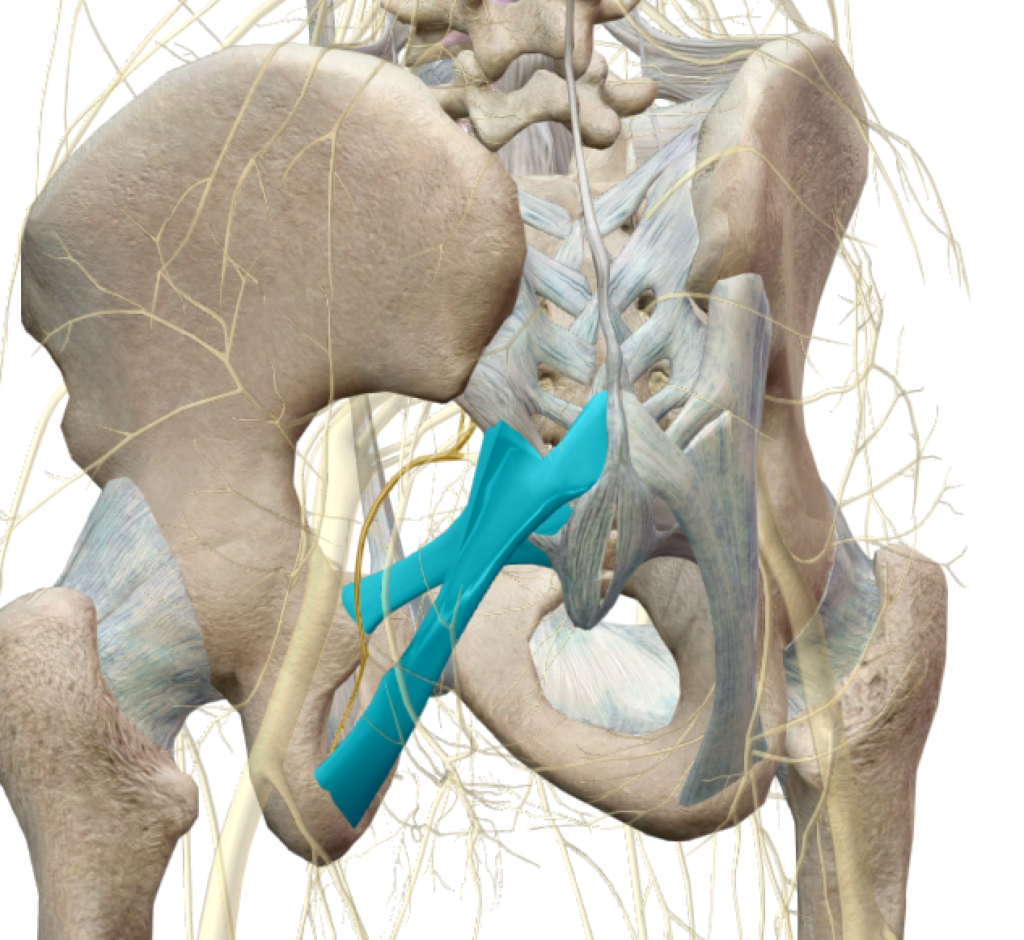
Il peut exister aussi des compressions proximales du nerf pudendal, c’est à dire localisées dans la zone où il prend naissance au niveau du sacrum, mais aussi distales, au niveau de ses branches terminales dans la région périnéale par le biais de contractions involontaires de muscles environnants la gaine du nerf.
Ces pertes d’élasticité ligamentaire et / ou ces contractions musculaires involontaires peuvent être due à une réaction réflexe de protection que le corps met en place, secondaire à des contraintes faisant dépasser le seuil de tolérance du corps dans la région atteinte.
Les causes non pathologiques de ces compressions sont multiples. Il est souvent rapporté :
- un traumatisme direct par choc, chute sur le bassin
- une position assise maintenue longtemps et de manière répétée
- une pratique excessive du cyclisme (d’où parfois le nom de « syndrome du cyclisme » donné à la névralgie pudendale)
- après une grossesse ou un accouchement
- suite à des cicatrices post-chirurgicales ou après une radio-thérapie
Nous pouvons aussi retrouver des causes pathologiques :
- une fracture du bassin
- une tumeur compressive
- une maladie rhumatismale
Que faire en cas de névralgie pudendale ?
- consultez votre médecin traitant : des examens complémentaires seront peut-être nécessaires pour bénéficier d’une prise en charge adaptée et d’un traitement efficace
- évitez les gestes et postures favorisant la douleur
- restez mobile en adaptant votre activité
- n’appliquez pas de chaud sur la douleur mais de la glace afin de réguler le probable phénomène inflammatoire
A noter : avant de consulter un ostéopathe pour une suspicion de névralgie pudendale, veuillez impérativement consulter votre médecin traitant afin d’avoir un avis médical.
Lorsque l’histoire de la névralgie pudendale semble indiquer une prise en charge en ostéopathie possible, et lorsque votre médecin pour l’indique, je vous recommande de consulter un ostéopathe près de chez vous. Souvent, plusieurs consultations sont nécessaires. Je vous remercie pour votre compréhension.
Je vous remercie d’avoir lu cet article « La névralgie pudendale » ! Retrouvez de nombreux autres articles à découvrir dans la rubriques « Le Saviez-vous ? » !